Melasma – Neueste Erkenntnisse zur Pathogenese und Therapie
* Zusammenfassung eines Vortrags anläßlich der Tagung „Dermatologische Praxis“ in Frankenthal am 4. April 2014
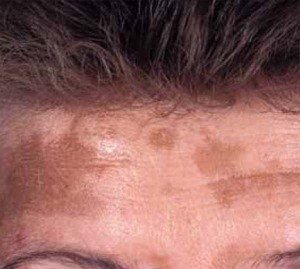
Das Melasma (melas, griech.: schwarz), früher auch als Chloasma (chloazein, griech.: grün sein) bezeichnet, ist eine häufige benigne Hypermelanose bei Frauen in der Postadoleszenz, gekennzeichnet durch symmetrisch verteilte, oftmals bizarr konfigurierte, bräunlich-graue Hyperpigmentierungen im Gesicht (Abb. 1). Die Erkrankung kommt bei allen Hauttypen vor und führt oftmals zu einer signifikanten Beeinträchtigung der Lebensqualität. Der Verlauf ist chronisch über Jahre bis Jahrzehnte. Spontane Remissionen sind selten (< 8 %) und am ehesten bei Beginn in der Schwangerschaft zu erwarten.
Konstanter Befund ist eine Hyperpigmentierung der Epidermis durch funktionell gestörte, hyperaktive Melanozyten. Mit Melanin beladene Makrophagen (Melanophagen) in der Dermis sind am ehesten als Ausdruck einer chronischen aktinischen Schädigung zu werten. Die Therapie zielt primär auf die Melanozyten in der Epidermis. Die Melanozyten in der Dermis haben offenbar keinen Einfluß auf den Therapieerfolg und rechtfertigen keine ungünstige prognostische Aussage. Die histologische Einteilung des Melasmas in epidermale, dermale und gemischte (epidermale und dermale) Formen ist nicht mehr haltbar. Der Nutzen einer Untersuchung des Melasmas mit langwelligem UV-A-Licht (Wood-Lampe) zur Bestimmung der Pigmenttiefe ist fraglich.
Das Melasma beruht auf einer genetischen Prädisposition. In Melasmahaut ließ sich eine Aktivitätsänderung von 279 Genen nachweisen, die an der Melaninsynthese, in den Lipidstoffwechsel, an der Angiogenese sowie am Sexualhormonstoffwechsel beteiligt sind.
In der Melasmahaut wurden vermehrt Östrogen- und Progesteronrezeptoren nachgewiesen. Sie erklären das gehäufte Auftreten des Melasmas in der Schwangerschaft und unter östrogenhaltiger Medikation (Kontrazeption, Hormonersatztherapie).
Therapeutisch wurden bisher unterschiedliche Ansätze verfolgt, die in der Regel zu keiner überzeugenden und dauerhaften Befundbesserung führten. Einigkeit besteht darin, daß grundsätzlich eine Dauertherapie anzustreben ist. Ein konsequenter Breitspektrum-Lichtschutz (UV-A und UV-B) ist obligate Voraussetzung für den Terapieerfolg. Weitere sinnvolle Maßnahmen umfassen die Umstellung der Kontrazeption auf östrogenfreie Maßnahmen, die Vermeidung von potentiell phototoxischen und photosensibilisierenden Medikamenten (Hydantoin, Chlorpromazin etc.) und Pflegemitteln (Bergamotteöl etc.) sowie die Therapie einer Schilddrüsenfunktionsstörung.
Chemical Peeling sowie Laser- und Intense Pulsed Light (IPL)-Technologie sind entweder zu schwach und unwirksam oder zu stark und führen zu postinflammatorischen Hyperpigmentierungen. Die in den nichtablativen fraktionierten Laser gesetzten Erwartungen haben sich bisher in der Melasmatherapie nicht erfüllt.
Das vielversprechendste Therapieziel ist die Hemmung der Tyrosinase, des Schlüsselenzyms der Melaninsynthese. Viele Tyrosinaseinhibitoren sind aber nur in vitro, nicht jedoch in vivo beim Melasma wirksam, da sie an Tyrosinase von dem Pilz Agaricus bisporus (Zucht-Champignon), der einzigen kommerziell erhältlichen Tyrosinase, geprüft wurden.
Zu den weltweit am häufigsten eingesetzten Tyrosinaseinhibitoren zählen Hydrochinon, Arbutin und Koji-Säure. Diese Substanzen sind jedoch schlecht verträglich und toxikologisch bedenklich und können daher nicht empfohlen werden. Eine erfolgversprechende Alternative ist das 4-n-Butylresorcinol (Rucinol), ein Resorcinderivat, das an zwei entscheidenden Punkten der Melaninsynthese [Tyrosinase, Tyrosinase-Related Protein 1 (TRP-1)] ansetzt. Die Wirksamkeit und Verträglichkeit der Substanz ist durch in-vitro– und in-vivo-Daten belegt, darunter auch klinische Studien zur Therapie von Lentigines und Melasma bei unterschiedlichen Hauttypen.
Vor dem Hintergrund eines besseren Verständnisses der Pathogenese des Melasmas gewinnen neue Wirkstoffe zunehmend an Bedeutung, die im Rahmen eines therapeutischen Gesamtkonzeptes eingesetzt werden.
Korrespondenzadresse:
Priv.-Doz. Dr. med. habil. Thomas Jansen
Dermatologische Praxis am Alter Markt
Alter Markt 36-42
D-50667 Köln
E-Mail: thomas.jansen@persaus.de